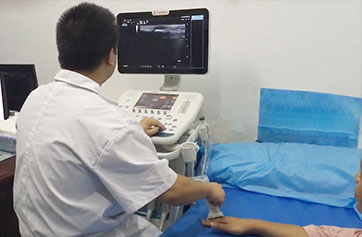
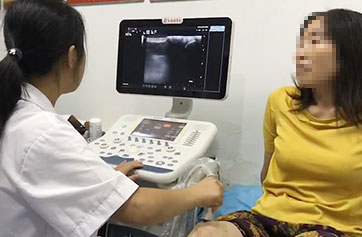
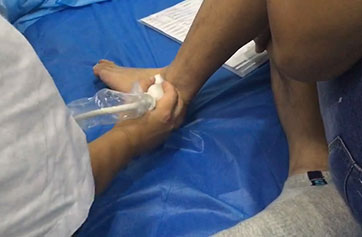
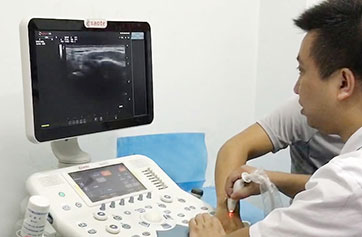
���dz��� 4��ָ��7���ؽڳ���������ʪ�Թؽ���
���dz���(musculoskeletal ultrasound��MSUS)������ͨ����Ƶ����(3~17Hz)ɨ���ṩ������ٴ�ͼ����������ʾ���������֯��ι�ϵ�����ڲ���������ϼ������ϵͳ���������ͳ�����鼼����ͨ�����dz�����ҽ�����Էֱ�������¶�̬����Щ��֯�ṹ���⡢���졢�ʹ����ؽ��ҡ��ؽ��漰��Χ��dz���������ڹ�ϵ����̬��С���ṹ������Ѫ���ֲ����Ӷ���ȡ��Щ��֯���ٵĽ��ʱ��졢��֢�������Բ��Լ����˵Ȳ����ȫ��λ��Ϣ���Ӷ��Լ������о�������
����
���dz��������ʪ�Թؽ������ٴ�Ӧ�ã�
RA ��һ�����ַ��ؽڻ�ĤΪ��Ҫ���ֵĶ�ϵͳ�����������Լ������ٴ��ϱ���Ϊ��ԡ��Գ��ԵĹؽ����͡���ʹ������ޣ����ڿɳ��ֹؽڻ��κ����ϰ���ͬʱ��RA Ҳ��һ���²��Եļ��������о���������50%�Ļ����ڲ���2���ڳ��ֹؽڼ�϶��խ��/�����ʴ�����ƻ������������ڸ����Ԥ�����ƿ��Խ����ƻ�����ˣ�RA�����������RA���ơ������²еĹؼ���

��RA�Ĵ�ͳ����ϣ�ͨ����Ѫ�����ʪ���Ӽ�X��Ƭ�ı���Ϊ���ݣ�����20�����ѻ��۵Ĵ���ҽѧ�����ձ鷴ӳ���������������RA��������ϡ�RA ���˵����ʪ����������Ϊ50%-90%�����Գ������ʪ��������ʱ��ֻ����ʾ���һ����飬�����ɴ�ȷ��RA;X �߳����ڹؽ��ƻ���������12���Ժ������ʾ����Ӧ�ı��֣�����ʱ�����ֻ�� RA ���˼���չΪ������Ĺؽ��ƻ���

��ŷ����ʪ������ACR/ EULAR2009�������ʪ�Թؽ�����ϱ����Ӳ����������ʪ��������ϣ����л�Ĥ��ȷ����4�������֮һ��ǿ���˻�Ĥ��֢�����ʪ�Թؽ�������еĵ�λ����ʮ���������dz�����RA���������ȡ���˳���Ľ�չ���о��������dz��������ʪ��Ĥ��֢�������������֯��������нϸߵ�����Ⱥ������ԡ����dz���Ӱ������������ʾ�ؽ�ǻ��Ĥ������̬���ؽ�ǻ��Һ�����ٺ;�����ľ��롢��Ĥ��Ѫ���źŻ������֯���˼�����ʴ�̶ȣ���RA����ȷ�������ش�
����
���dz�������MSUS——���ʪ���ӻ�Ӱ��ѧ���“���”
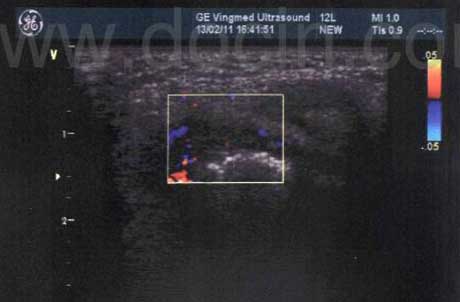
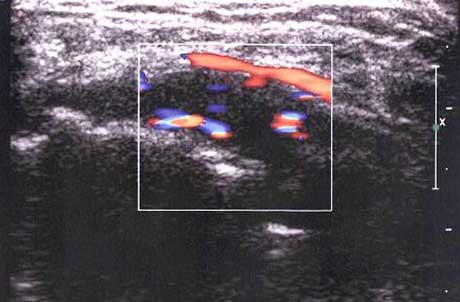
1����̬�۲컬ĤѪ���źţ����ڼ��RA�
���dz���Ѫ�������������ӳ��Ĥ��Ѫ��������۲⻬Ĥ�ܱ��ڲ��쳣Ѫ���źŵ����ࡢѪ���������̶ȣ��Լ����ֳ���״���ǵ�״��֦״�IJ�ͬ��̬��������RA�����ڷ����쳣ͼ��仯��ͨ����ͼ����Ѫ���źŵĶ��ټ�����Χ�������֣��Դ��������ж�RA�Ļ�̶ȡ�


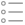
��Ѫ��
��Ĥ���쳣Ѫ���źţ�������״Ѫ���ź�
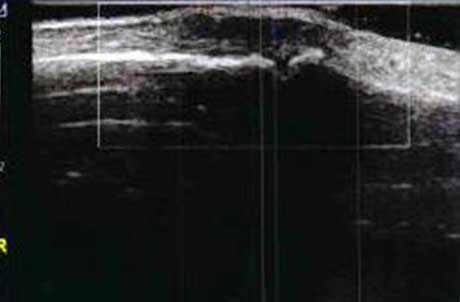
��Ѫ��
��Ĥ���쳣Ѫ���źţ��϶��״������״Ѫ���ź�
��Ѫ��
��Ĥ���쳣Ѫ���źţ��ḻ����״����״Ѫ���ź�
2��������ʾ��Ĥ�쳣��̬����������RA����
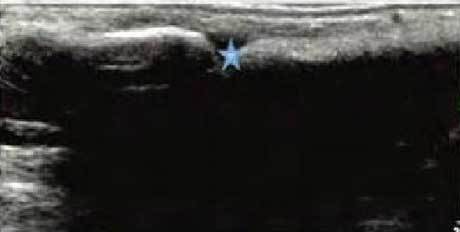
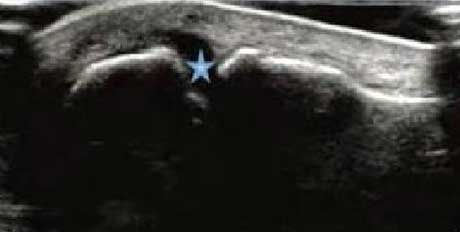
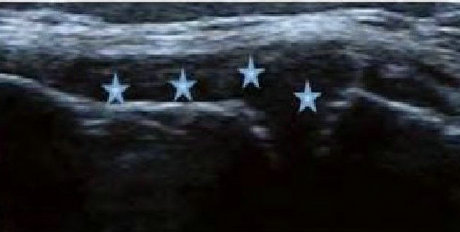
���ʪ�Թؽ����Ի�Ĥ��Ϊ���������ı䣬�����ɹ۲�ؽڰ����ķ�Χ����ȣ��ж�����Ĥ������ʾ��ͬ�̶ȵĻ�Ĥ���Ȼ������ֱ滬Ĥ����ë״����״����״�ṹ��ؽ�ǻͻ�����̬��ͨ���Ի�Ĥ��ȡ�ˮ�ס�����ϸ������״���ķּ�����������RA�ؽ��ڻ�Ĥ�����Գ̶ȡ�


��Ĥ����
��Ȼ�Ĥ���������������������
��Ĥ����
��Ĥ����������������ߣ�����ë״������Խ���Ǹ�
��Ĥ����
��Ĥ����������������ߣ����ſ�״���쳬��һ��Ǹ�
3��ȷ�жϹؽڻ�Һ���ӣ����ж�RA���س̶�
���ʪ�ؽڻ�Ĥ��֢�ᵼ�»�Һ�����������࣬�γɹؽ�ǻ��Һ�����dz������ٿɷ���1ml�Ļ�Һ���ܶԹؽ�ǻ��Һ����λ��ȷ��λ��ͨ������ж��ؽ�ǻ��Һ�Ա߽��������������ϸ��״������ϸ�ĵͻ������ƣ��ж�����Ⱥ���Ⱥ�����Һ���Ķ��٣���������RA�����س̶ȡ�


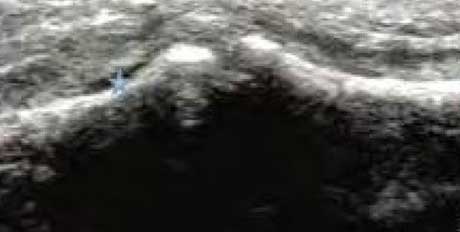
������Һ
��Ĥ���ڼ�ǰ��3.55mmҺ����������Բ��
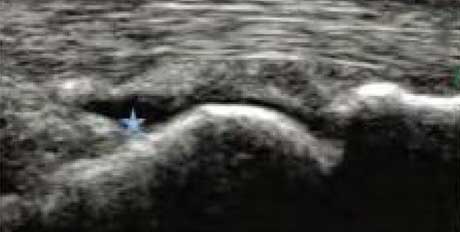
�϶�����Һ
����������״�������ɼ���ȴ�6.46mmҺ����
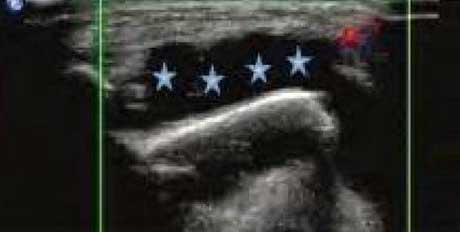
������Һ
�ؽ������ţ��ɼ���ΧҺ�����������һ�Һ��ȴ�11.2mm
4���߱�����֯���߷ֱ��� ���ֹؽ�����㼶
���dz���ͨ��ƽ�������������RA�ؽ�����С���䣬���ھ���ȷ��ӳ�������¹����������̶߳ȣ��ؽ����DZ����Ƿ�ë��ģ������ƽ����̬�Ƿ������������¡���ȱ���γɣ��ж�����RA����֯�ı估RA��������״����


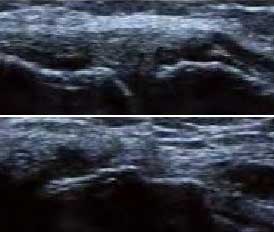
��
�DZ���Ƿƽ���ǹؽ����Ե�����롢ģ�����γɲ������϶
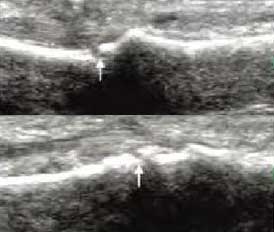
��
�����жϻ�ȱʧ�DZ�����ֻ�����״�ͻ��������DZ��治����䱡��ȱ���γ�
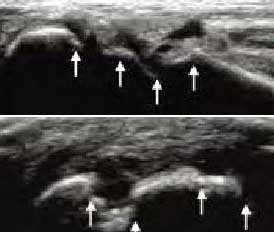
��
�DZ��氼��ƽ�DZ���ȱ���ںϳɹ㷺�Ĺ����ƻ�����ʴ
���dz�����RA���ڵ���Ϸ�������ж������ƣ���RA������Ч���������ͬ����Ҫ�����á��ٴ��ϣ����dz�����ͨ�������ƹ����л�Ĥ��ȱ仯��Ѫ���ּ��ı䡢�ؽ�ǻ��Һ�����ļ�������������̶ȣ��������ж��ٴ���Ч���ƶ���һ�����Ʒ�����
�����������ʵ���о������������dz��������������ٴ�ҽ���۵����۹ؽ���֢�Ĵ��ڣ���Ϊ���ʪ���ι����е�һ˫���ۣ������ʪ������ϺͿ����ж�����Ч�����˷dz���Ҫ�����á�
����
���dz���������ʪ�Թؽ����Ĵ����ƣ�
1��ʵʱ��̬��Ӱ����Ƶ����ͨ���������������ؽڻ�Ķ�̬��鶨λ�ؽ��ң��Ը߷ֱ�������������ʾ�ؽڲ��䣬���ڼ��ɷ�ӳ���顣
2������ʹ��������ȫ��ݡ�MSUS����ȷ����֢�����������ˣ��������ʹ�࣬ʵ���˰�ȫ��ݲ����������ڴ��ԡ������ҡ�������ʵʱ��̬��⣬���ʱ��ͬʱ����ҽ��֮��Ļ����뽻�������������˶����Ƶ�ȫ��λʵʱ����������٣����ڿ�����
3�����ӻ���顣������̽ͷ���䳬������������ɢ��Ļز�����֯��ǿ�����XView�㷨�����ȳ��������ṩ����ĸ߷ֱ���Ӱ��ȫ�̴���“���ӻ�”����״̬�£��Ի��߲�������ȷ������ͬʱ�Դ��ڿ��������еĻ���Ҳ�ܽ���ʵʱ��Ч�ļ�⡣
4��ʵ�ֶ�ؽڲ�λͬ����顣MSUS��һ�ζԶ���ؽڽ��м�飬��Ѹ�ٻ�ý�������ڶ�ؽڲ���ʡʱ����Ч;����MSUS����˫��ؽڶԱȼ�飬���ڷ���ijЩϸ�IJ��䡣
����
�������dz�����չ���̣�
20����90����������ҽѧ����һ������˶�Աϥ�ؽ����Լ��촴�˵��о��з��֣����dz����ɷ�ӳ���ؽ���ΧѪ���źŵ����ӡ���Ĥ�����Ĥ��ˮ��״�����Դ˼��dz����ڹؽ���֢�ļ���Ͽ�ʼ�ܵ������ҽѧ���ע������������ʪ��ѧѧ�����Ϸ���������ѧҽѧԺ��ȫ��Χ�����Ƚ����dz�����Ϸ�ʪ�ؽڲ��ٴ���ֵ�о����������Ŀ������������ʵ�����о������dz�����֤ʵ�ڲ�ͬ���ͷ�ʪ�ؽڲ�������֢ɸ�������֯�ֱ�������ʾ���������ص����ơ����dz������ṩ����Ӱ��ѧ�����洴���Լ������õ�����Ҫ�����Ϣ��Ϊ��ʪ�ؽڲ���ϸ����Ͽ�����һ��ȫ�µ�;�����������Ϊȫ���dz������������ʪ�ؽڲ��ٴ���Ҫ���Ĺ��ҡ����Ÿü����ڷ�ʪ�ؽڲ�����������ƵIJ�����չ��ȫ��һЩ����ŷ�����ң���Ӣ�����¹���������½����ʽ�����dz��������ʪ�Ƴ����顣���dz��������ij���Ӧ�ã��ѳ�Ϊ������ʷ�ʪ�ؽڲ���������Ȩ���ԵĿ��ӻ��ؽ�Ӱ��ѧ���“���”��


1972��
Mcdonald�����ó�����ϼ��������N������С�Ⱦ���Ѫ˨����־��MSUS��ʽ�����ٴ�ҽѧ��̨��ŷ������ҽѧҽ����ʼͶ�뵽��������ؽ����ѧ�Ƶ��ٴ��о��С�
20����90���
�������ʪ��ѧѧ�����Ϸ���������ѧҽѧԺ��ȫ��Χ�����Ƚ����dz�����Ϸ�ʪ�ؽڲ��ٴ���ֵ�о����������Ŀ������������ʵ�����о���MSUS��ѭ֤ҽѧ֤ʵ���ṩ����Ӱ��ѧ�����洴���Լ������õ�����Ҫ�����Ϣ���������Ϊȫ���dz������������ʪ�ؽڲ��ٴ���Ҫ���Ĺ��ҡ�
1998��

��Ӣ�����ȴ�ѧ��ʪ�ؽڲ��ͼ������ҽѧ����Ϊ��Ҫ���������ŷ������о�������MSUS�ڷ�ʪ�ؽڲ��ٴ���ϵķ��������������ٴ������֤��
2002��

ŷ����ʪ�����ˣ�EULAR/ACR��ָ���н�MSUS�Ƽ���ΪRA��Ϻ���Ч������Ӱ��ѧ�ֶΣ���־��MSUS�ڹؽڲ������е���Ҫ�����ѱ��ٴ��㷺���ܺ��Ͽɡ�ŷ��һЩ��������Դ˿�ʼ�����dz���Ӧ���ڷ�ʪ�ؽڲ������顣
2009��
������ѧҽԺ���ڽ����dz�������Ӧ�������Թǹؽڲ��ٴ���ϣ���Ϊ���ڿ�ʼMSUS�������ķ�ʪ�ƣ�����ҽ����βμӹ��ʼ��dz���Ӧ�����ֻᡢŷ����ʪ�����ˣ�EULAR�����ļ��dz���������ѵ�ȣ�����ҹ���ʪ�ؽڲ�Ӱ��ѧ������ҽѧ�հף������ҹ����dz�������ˮƽ��������ʽӹ졣
2015��

�й�����ҽѧ����ѧ�ἡ�dz���רί��Ĵ����ƶ��£����dz���ȫ���漰���ǿơ�����ҽѧ����ʹҽѧ����ʪ���ߡ���ҽѧ�ȵȽ���ѧ�ƣ��ؿ�������Ӧ�÷�Χ��ʹ�ü��dz����ڸ��ٴ�ѧ�Ƴ��Ӧ�á�
2017��

ȫ�����dz���Ӧ��Э������ѵ���س����������Ź��ڶ������ҽԺ��ʪ��Ӧ�ü��dz���������Ϸ�ʪ�ؽڲ�ˮƽ�dz����죬�Դˣ����dz�����ʼ����ȫ���ƹ㡣
2018��
�ɶ���ʪҽԺ���ȴ�������������dz���������ø�������������ϵ������ٴ�Ӧ�������ҽ������Ȩ�ʸ�Ԥʾ����Ժ�ڷ�ʪ�ؽڲ��ĸ�ˮƽ������������ڹ��ʽӹ죬���ڹ������ȵ�λ�����dz����������ؽ������ƶ����ϵ�����ʪ�ؽڲ����ӻ���ϸ����ϼ�����ȫ�淢չ��
2018�꣬�ɶ���ʪҽԺ���ȴ�������������dz���������ø�������������ϵ������ٴ�Ӧ����Ȩ�ʸ�Ԥʾ����Ժ�ڷ�ʪ�ؽڲ��ĸ�ˮƽ���������������ʽӹ죬���ڹ������ȵ�λ�����dz����������ؽ������ƶ����ϵ�����ʪ�ؽڲ����ӻ���ϸ����ϼ�����ȫ�淢չ��